9. Reflecteren
Reflectietool klinisch redeneren voor verpleegkundigen
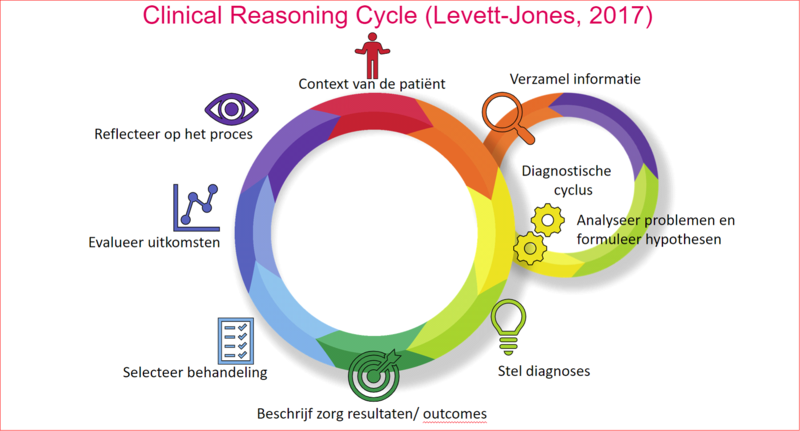
Gebruik deze vragenlijst om te reflecteren op je besluitvorming in het gehele klinische proces. De vragen hebben betrekking op de diverse fasen uit de clinical reasoning cycle volgens Levett-Jones (2013). Deze vragenlijst is gebaseerd op de literatuur en klinische ervaring. Het reflecteren op het redeneringsproces heeft het doel om te leren uit de casus en de kennis te vergroten zodat deze opnieuw ingezet kan worden.
In deze reflectietool klinisch redeneren gaat het erom dat je nadenkt over wat je uit de casus hebt geleerd, wat er goed is gegaan en wat je de volgende keer anders zou kunnen doen. Per fase kun je jezelf een aantal vragen stellen ter reflectie op die betreffende fase. Deze vragen zijn richtinggevend en niet absoluut. Gebruik deze tool als hulpmiddel bij complexe casussen waarbij je bewust op alle fasen van het klinisch redeneren wilt reflecteren.
Overweeg de context van zorg:
-
Is de vraagstelling bij aanmelding helder?
-
Is de patiënt en diens naaste betrokken bij de formulering van de hulpvraag?
-
Past deze bij de doelstelling van de organisatie?
-
Is/ zijn de juiste hulpverleners/ disciplines betrokken?
Anamnestische fase:
-
Beschik je over de juiste kennis om een klinisch oordeel te vormen over deze hulpvraag?
-
Heb je de juiste anamneses afgenomen na klachtverheldering? (speciële-, tractus-, hetero-, familie-, ontwikkelings-, verslavings-, sociale-, verpleegkundige-, …-, anamnese) (Rutten, 2019)
-
Heb je zelf de complete anamnese afgenomen? In hoeverre heb je de overgedragen gegevens gecontroleerd op betrouwbaarheid en accuraatheid.
-
Zijn alle gegevens in de anamnestische fase op relevantie gecheckt (Gordon, 1994)?
-
Zijn de juiste meetinstrumenten gebruikt om gegevens te valideren (validiteit, betrouwbaarheid, sensitiviteit/specificiteit)?
-
Is gebruik gemaakt van de juiste passende richtlijnen? Ben je daarvan afgeweken?
Analyseer, interpreteer activerende gegevens, toets hypothesen:
-
Heb je een lijst gemaakt van activerende gegevens (cues?)
-
Heb je deze vervolgens samengevat en enkele probleemgebieden
-
Heb je deze probleemgebieden ingevoerd in de analyse van Chiron?
-
Heb je op basis hiervan bekeken welke problemen prioriteit hebben?
-
Herken je een of meer van de onderstaande veel voorkomende diagnostische fouten in onderstaande tabel?:
|
Diagnostische fout
|
Beschrijving
|
Voorkomen van herhaling
|
|
Availability
|
Het eerste dat binnenschiet
|
Stel bewust differentiaaldiagnosen en toets deze
|
|
Anchoring
|
Vasthouden aan de 1ste indruk
|
Toets gedachtenvorming adhv nieuwe informatie
|
|
Premature closing
|
Te vroeg stoppen met denken
|
Beschouw de casus met een frisse blik
|
|
Search satisfying
|
Tevredenheid met dat er iets gevonden is
|
Standaardiseer de zoektocht
|
|
Blind Obedience
|
Te gehoorzaam naar techniek of experts
|
Beschouw de casus zonder autoriteit en in juiste klinische context
|
|
Framing
|
Redeneren vanuit bepaald gedachtengoed
(bijv. bepaald specialisme)
|
Speel ‘advocaat van de duivel’ en bekijk de casus ook vanuit ander perspectief
|
|
Meerendonk, H., Klein, H. (2012). Diagnostische denkfout is te voorkomen, Medisch Contact. Vol 67, nr27,p1648-51.
| ||
-
Is de verpleegkundige diagnose een synoniem van de medische diagnose? Indien zo ja, wat is dan de meerwaarde?
-
Zijn de bepalende kenmerken (symptomen) eenduidig te verklaren uit het concept/ definitie van de verpleegkundige diagnose?
-
Kan de vraag worden bevestigd: Als er iets verandert in de etiologische factoren (verbeteren of verslechteren), verandert dan ook het probleem of de ernst ervan? De etiologie kan dan worden bevestigd als ‘samenhangend’.
-
Heb je om het denken over het probleem uit te dagen deze ook op de plaats gezet van de etiologische factor en symptoom? (zie onderstaand voorbeeldtabel)
|
Probleem
|
Etiologie
|
Symptomen
|
|
Angst
|
Pijn
|
Piekeren
|
|
Piekeren
|
Angst, pijn
|
…
|
|
Chronisch pijnsyndroom
|
…
|
Angst
|
-
Zijn de zorgresultaten met de patient/ patientsysteem vastgesteld? (shared decision making)
-
Heb je bij het kiezen van de zorgresultaten rekening gehouden met de verpleegkundige diagnose, de samenhangende factor en de bepalende kenmerken, of de risicofactoren?
-
Heb je bij het kiezen van de zorgresultaten rekening gehouden met de ‘prognose’ van de verpleegkundige diagnose (is het zorgresultaat haalbaar)?
-
Past het beoogde zorgresultaat binnen de context en de mogelijkheden van de instelling/ zorgorganisatie?
-
Is er afstemming met betrokken disciplines over de gekozen zorgresultaten?
Beredeneer de interventies:
-
Zijn de interventies gericht op het gehele probleem, etiologische factoren of op de symptomen?
-
Zijn de juiste prioriteiten gesteld? Op basis van welke overweging?
-
Heb je relevante richtlijnen betrokken bij de besluitvorming?
-
Is er afstemming met andere disciplines over de uitvoering van de interventies?
Evaluatie van de zorgresultaten:
-
Zijn de zorgresultaten geëvalueerd met de betrokkenen?
-
Zijn de gebruikte meetinstrumenten valide en betrouwbaar?
Bronnen:
-
Gordon, M., (1994), Verpleegkundige diagnostiek: proces en toepassing. Lemma, Maarssen.
-
Levett-Jones, T., (2013) Clinical Reasoning, Learning to think like a nurse. Pearson, Melbourne.
-
Meerendonk, H., Klein, H. (2012). Diagnostische denkfout is te voorkomen, Medisch Contact. Vol 67, nr27,p1648-51.
-
Moorhead, S., Swanson, E., Johnson, M., Maas, M., (2020) Verpleegkundige zorgresultaten, vierde, herziene druk, Bohn Stafleu Van Loghum, Houten.
-
Butcher, H., Bulechek, G., Dochterman, J., Wagner, C., (2020) Verpleegkundige interventies, vijfde, herziene druk. Bohn Stafleu Van Loghum, Houten.
-
Rutten, G., Damoiseaux, R., olde Hartman, T. (2019) Het geneeskundig proces, Klinisch redeneren van klacht naar therapie. Bohn Stafleu Van Loghum, Houten.